Τι είναι η διαδερμική γαστροστομία
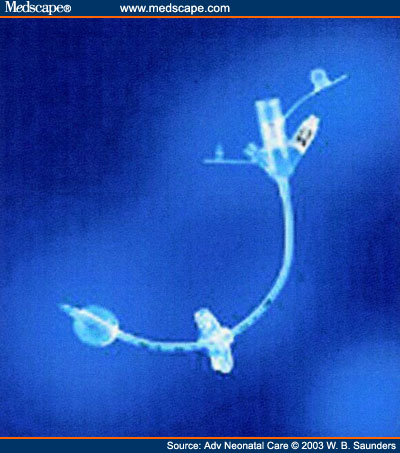
Είναι μια τεχνική όπου ένας στενός πλαστικός σωλήνας τοποθετείται δια μέσω του δέρματος κατευθείαν στο στομάχι. Ο σωλήνας αυτός χρησιμεύει για την παροχή τροφής. λέγεται διαδερμική γιατί γίνεται δια μέσου του δέρματος και η λέξη γαστροστομία, σημαίνει δημιουργία ανοίγματος στο στομάχι.
Γιατί κάνει κάποιος γαστροστομία
Υπάροχυν πολλοί λόγοι για τους οποιους δεν μπορεί κάποιος να φάει. Μπορεί να ύπαρχει απόφραξη στο πίσω μέρος του λαιμου, στον οισοφάγο, εμποδίζοντας το φαγητό να κατέβει. Μπορεί κάποιος να έχει υποστεί εγκεφαλικό επεισόδιο και αυτο προκαλει προβληματα στην κατάποση, ή μπορεί να μην λειτουργει φυσιολογικά ο οισοφάγος για άλλους λόγους. Αν ο σωλήνας μπει απο τη μύτη στο στομάχι μπορεί να μην είναι αρκετά φαρδύς και έτσι να μην μπαίνει αρκετή τροφή στο στομάχι. Εαν κάποιος δεν λαμβάνει αρκετή τροφή νοσεί.
Οι γιατροί θα έχουν συζητήσει με τον ακτινολόγο ποιος θα κάνει την γαστροστομία και θα έχουν αποφασίσει οτι θα είναι η κατάλληλη λύση. Παρ’ολα αυτά ζητείται και η αποψη του ασθενους και εάν αυτός αρνηθεί η γαστροστομία μπορεί να μην γίνει. Η διαδικασία πραγματοποιείτε στο ακτινολογικό τμήμα σε ειδικά διαμορφωμένη αίθουσα. Καθε ασθενής είναι διαφορετικός και δεν μπορεί να προβλέψει κανείς από πριν την εκβαση της. Μπορεί να διαρκέσει 30 λεπτά, αλλά μπορεί να φτάσει και τα 90 λεπτά.
Ποιοι είναι οι κύνδυνοι και ποιές οι επιπλοκές
Η διαδερμική γαστροστομία είναι μια ασφαλής μέθοδος με ποσοστά επιτυχίας ως 90%. Μπορουν να παρουσιαστούν κίνδυνοι και επιπλοκές οπως σε κάθε ιατρική πράξη. Το μεγαλύτερο προβλημα θα ήταν να μην μπορεί να μπει ο σωλήνας στο στομάχι.
Αυτο μπορεί να συμβεί όταν κάποιος έχει να συτιστεί καιρό και το στομάχι έχει μικρύνει. Ισως δεν μπορεί να βρεθεί το στομάχι με μια μικρή βελόνα. Τοτε θα χρεαστεί χειρουργική επέμβαση για να τοποθετειθεί ο σωλήνας. Οι μεγάλες επιπλοκές είναι σπάνιες. Η κύρια είναι η περιτονίτιδα (6%). Αντιμετωπίζεται χειρουργικά και με αντιβίωση. Η θνητότητα της είναι 1 στους 400 το πρώτο μήνα μετά την επεμβαση, ενώ 1 στους 20 ασθενείς θα αναπτύξουν ερεθισμο ή μικρή μολυνση στο δέρμα γύρω από τον σωλήνα. Αυτο δεν δημιουργεί προβλήματα αλλά ίσως χρειαστεί ο ασθενής να πάρει χάπια και να βάλει κάποια κρέμα για την μείωση της φλεγμονής. Σχεδόν 1 στους 20 ασθενείς αναπτύσσει κοιλιακή φλεγμονή. Αυτη ίσως χρειαστεί χειρουργείο. Μια πολύ σπάνια επιπλοκή (1 στους 500) είναι η αιμορραγία στην περιοχή οπου εισέρχεται ο σωλήνας. Αυτο χρειάζεται είτε χειρουργείο ή επέμβαση επεμβατικού ακτινολογου. Εγχύεται υλικό για να σταματήσει η
αιμορραγία του αγγείου. Εαν ο σωλήνας έιναι τοποθετημένος για αρκετό καιρό μπορεί να μετακινηθεί ή να αποφραχθεί. Αυτο συμβαίνει στο 20% των περιπτώσεων. Η αλλαγή ενός τέτοιου σωλήνα είναι μια επέμβαση ρουτίνας. Εαν ο σωλήνας φύγει εντελώς είναι σημαντικό να επέμβει κανείς μεσα σε 24 ώρες. Καθυστέρηση δυσκολευει την τοποθέτηση καινουργιου σωλήνα
Τι προετοιμασία χρειάζεται για την διαδερμική γαστροστομία
Ο ασθενής πρέπει να νοσηλευεται. Χορηγείται καποιο αγχολυτικό και πιθανώς αντιβίωση. Φοράει μία νοσοκομειακή ρόμπα. Εαν είναι αλλεργικός πρέπει να ενημερώσει τον γιατρό του. Το ιδιο πρέπει να κάνει σε περίπτωση προηγούμενης αλλεργικής αντίδρασης σε σκιαγραφικό.
Τι συμβαίνει σε μια γαστροστομία
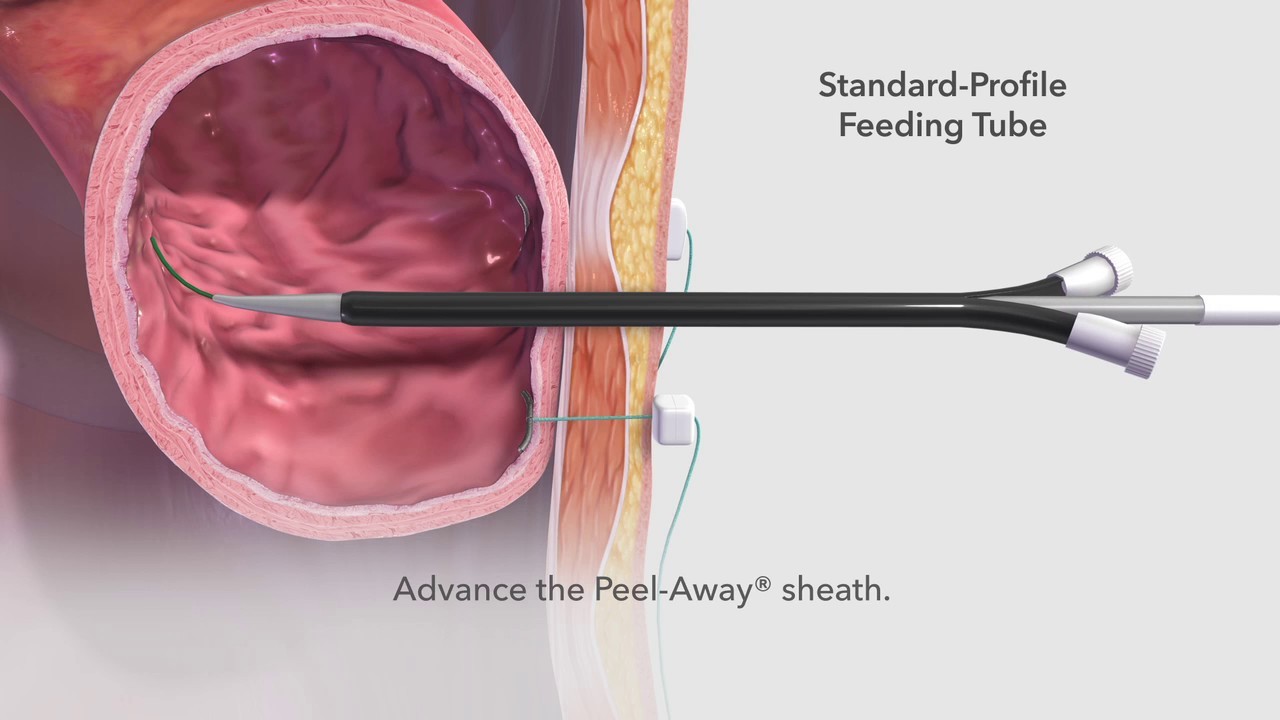
Ο ασθενής ξαπλώνει ανάσκελα στο ακτινολογικό τραπέζι. Τοποθετείται φλεβοκαθετήρας για τη χορήγηση αναλγητικών και καταπραυντικών. Ο φλεβοκαθετήρας δεν πονάει. Μια συσκευή παρακολούθησης τοποθετείται στο δάκτυλο και δίνεται οξυγόνο μέσω ένος μικρου σωλήνα στη μύτη. Συσκευή παρακολούθησης μπορεί να τοποθετηθεί και στον θώρακα. Ο ακτινολόγος θα φορέσει αποστειρωμένη χειρουργική ποδιά και γάντια. Το δέρμα κάτω απο τα πλευρά απολυμαίνεται και το υπολοιπο σώμα καλυπτεται με σεντόνι. Ο ακτινολόγος υπο ακτινοσκόπηση ή με τη βοήθεια υπερήχων αποφασίζει σε ποιο σημείο θα τοποθετήσει τη σωλήνα. Συνήθως μπαίνει κάτω απο τις κατώτερες πλευρές αριστερά. Το δέρμα αναισθητοποιείται με τοπικό αναισθητικό. Στην αρχή μπορεί να νοιώσει ο ασθενής ένα τσίμπημα αλλά μετά περναέι. Με την καθοδήγηση ακτινοσκόπησης ή υπερήχων ο ακτινολόγος περνάει έναν λεπτό σωλήνα στο στομάχι. Μόλις μπει ο σωλήνας στο στομάχι, μπαίνει λίγος αερας ώστε να υπαρξει χώρος για ενα οδηγο σύρμα να μπει δια μέσω μιας βελόνας στο στομάχι. Η βελόνα αποσυρρεται αφήνωντας το οδηγό συρμα στη θέση του και μετά μια σειρά απο μικρους σωλήνες παιρνουν πάνω απο το σύρμα, το ένα μετά το αλλο, για
να διευρυνθεί η δίοδος απο το δέρμα στο στομάχι. Όταν διασταλεί αρκετά ένας καθετήρας περναέι πάνω απο το οδηγο σύρμα μέσα στο στομάχι. Το οδηγό σύρμα μετά αποσυρρεται. Απο το σωλήνα δίνεται τροφή σε αρκετή ποσότητα. Μετά ο ακτινολογος τοποθετεί ράμματα μεταξυ του στομάχου και των μυών κάτω απο το δέρμα ωστε να μην μετακινηθεί ο σωλήνας. Ραμματα τοποθετούνται και στο δέρμα.
Τι αισθάνεται κανείς κατά την γαστροστομία.
Η διαδικασία πονάει λίγο αλλά δίνονται αναλγητικά. Οταν δίνεται το αναισθητικό νιώθει κανέις ένα τσιμπημα, αλλά μετά αυτο περνάει και το δέρμα και οι ιστοι μουδιάζουν. Ο ασθενής αισθάνεται πίεση όταν παιρνούν οι σωλήνες στο στομάχι. Εαν ο πόνος
είναι έντονος η νοσηλευτρια θα χορηγήσει και αλλα αναλγητικά απο τον φλεβοκαθετήρα. Γενικά η διαδικασία δεν διαρκεί πολυ, και αφου ο καθετήρας φτάσει στο στομάχι δεν ποναέι καθόλου.
Τι γίνεται μετά την γαστροστομια
Ο ασθενής επιστρέφει με φορείο στο δωμάτιο του. Η νοσηλευτριες του παιρνουν σφύξεις και πιεση για να μην υπάρξουν προβλήματα. Θα χρειαστεί να παραμείνει στο κρεβάτι του για μερικές ώρες. Ο καθετήρας χρειάζεται προσοχή. Αποφεύγονται οι αποτομες κινήσεις όταν σηκώνεται απο την καρέκλα ή το κρεβάτι. Παρόλα αυτά θα μπορεί να ζει μια φυσιολογική ζωή με τον καθετήρα.
Ποσο καιρό αντέχει ένας καθετήρας και τι συμβαίνει μετά
Αυτό θα το καθορίσουν οι θεράποντες γιατροι. Εξαρτάται απο το λόγο για τον οποιο τοποθετηθηκε ο καθετήρας. Ο καθετήρας παραμένει μέχρι ο ασθενής να μπορεί να φάει και να πιει κανονικά, και αυτο μερικές φορές αργεί να γίνει. Στη άκρη του ο καθετήρας έχει ένα καπάκι το οποιο εμποδίζει τη διαρροή. Οταν πρέπει να δοθούν υγρά στον καθετήρα, το καπάκι αφαιρείται και το υγρό χορηγείται με συριγγα. Αυτο ο ασθενής μαθαίνει να το κάνει μόνος του αλλά μπορεί να το κάνει και καποιος άλλος για αυτόν. Οταν έχει χορηγηθεί αρκετή ποσότητα φαγητού ο σωλήνας καθαρίζεται εγχύοντας φυσιολογικό ορό, πάλι με συριγγα. Το καπάκι τοποθετειται και παλι στο σωλήνα ο οποιος καλύπτεται. Ενας ειδικός διατροφολόγος ασχολειται με τον ασθενή και αποφασίζει το πόσο φαγητό θα χορηγηθεί και δείχνει στον ασθενή πως πρέπει να φροντίζεται ο καθετήρας. Μετά απο δυο εβδομάδες αφαιρουνται τα ράμματα απο το δέρμα. Ο σωλήνας παραμένει στη θέση του απο μόνος του.